Aqui estão as principais ......
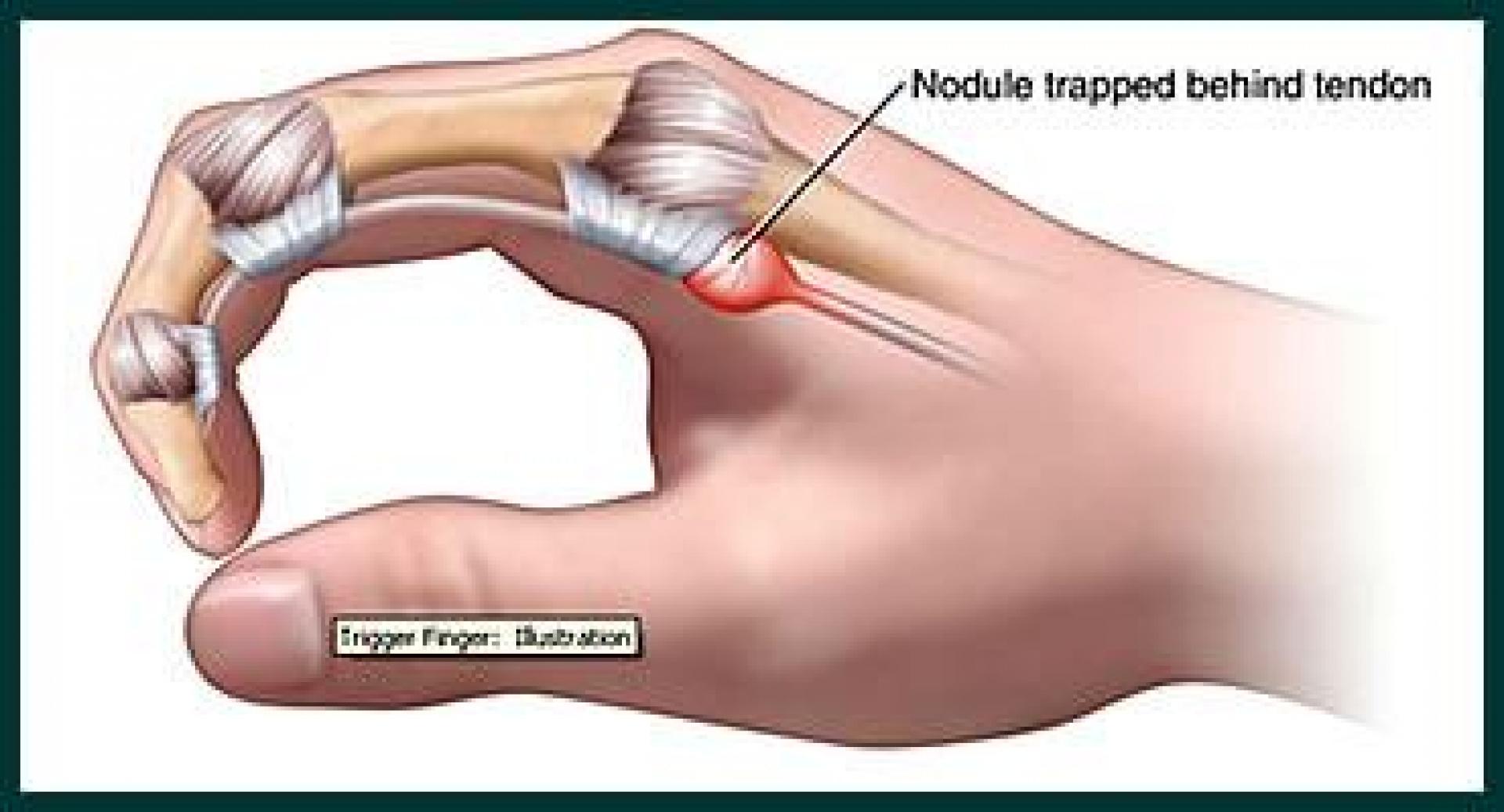
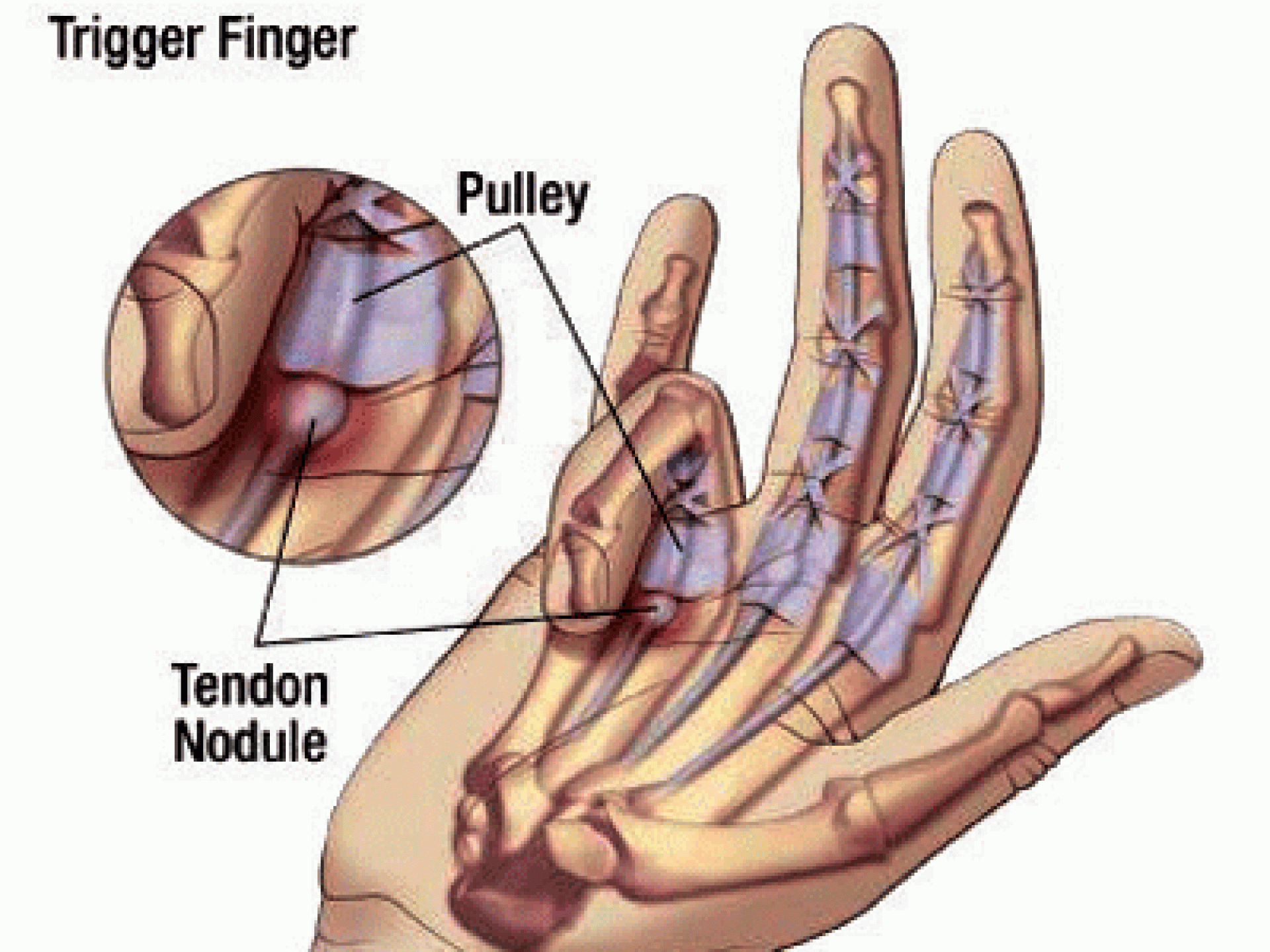
Dedo Em Gatilho
A complexa anatomia de um dedo, compreende um sistema de cabos, localizados na palma da mão, chamados de tendões flexores, que ligam os músculos ao osso, sendo responsáveis pelo movimento de dobrar os dedos.
Próximo do início dos dedos, estes cabos são encapados por uma membrana que produz um líquido lubrificante para os tendões.
Além disto, eles tem uma espécie de “presilha” (polia) que prende os tendões junto ao osso.
Em razão de trauma local (como carregar várias sacolinhas de supermercado, dirigir ou fazer musculação), ou associado com artrose, diabetes ou inchaço na mão, pode ocorrer dificuldade para o tendão passar pela polia. É comum o dedo dobrar e não conseguir esticar pois o tendão não consegue passar facilmente pela polia, causando um bloqueio momentâneo, seguido por um estalido doloroso, comparado com o mecanismo do gatilho de um revolver.
Os dedos mais afetados, são o dedo anular e o dedo médio, seguidos pelo polegar.
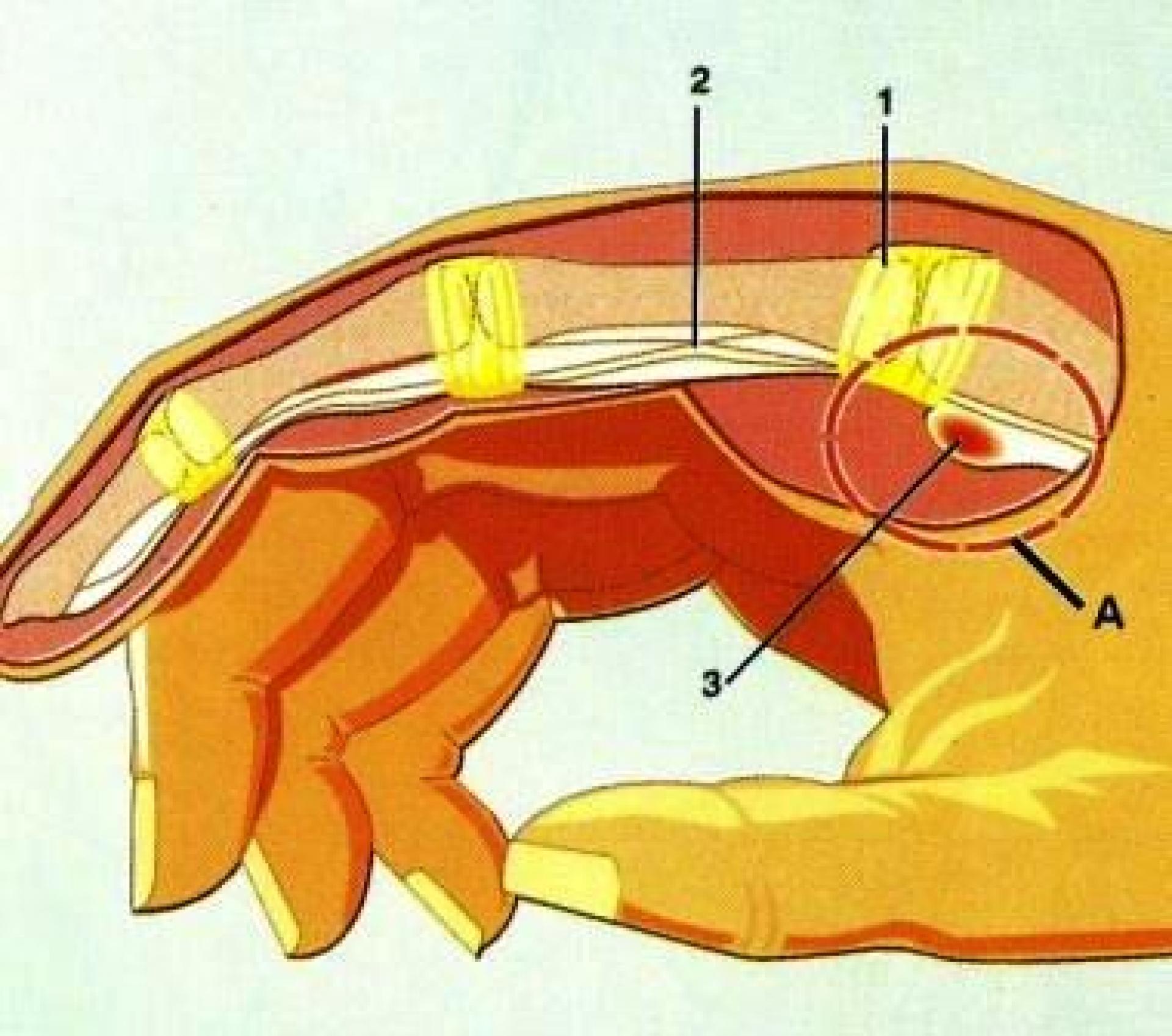

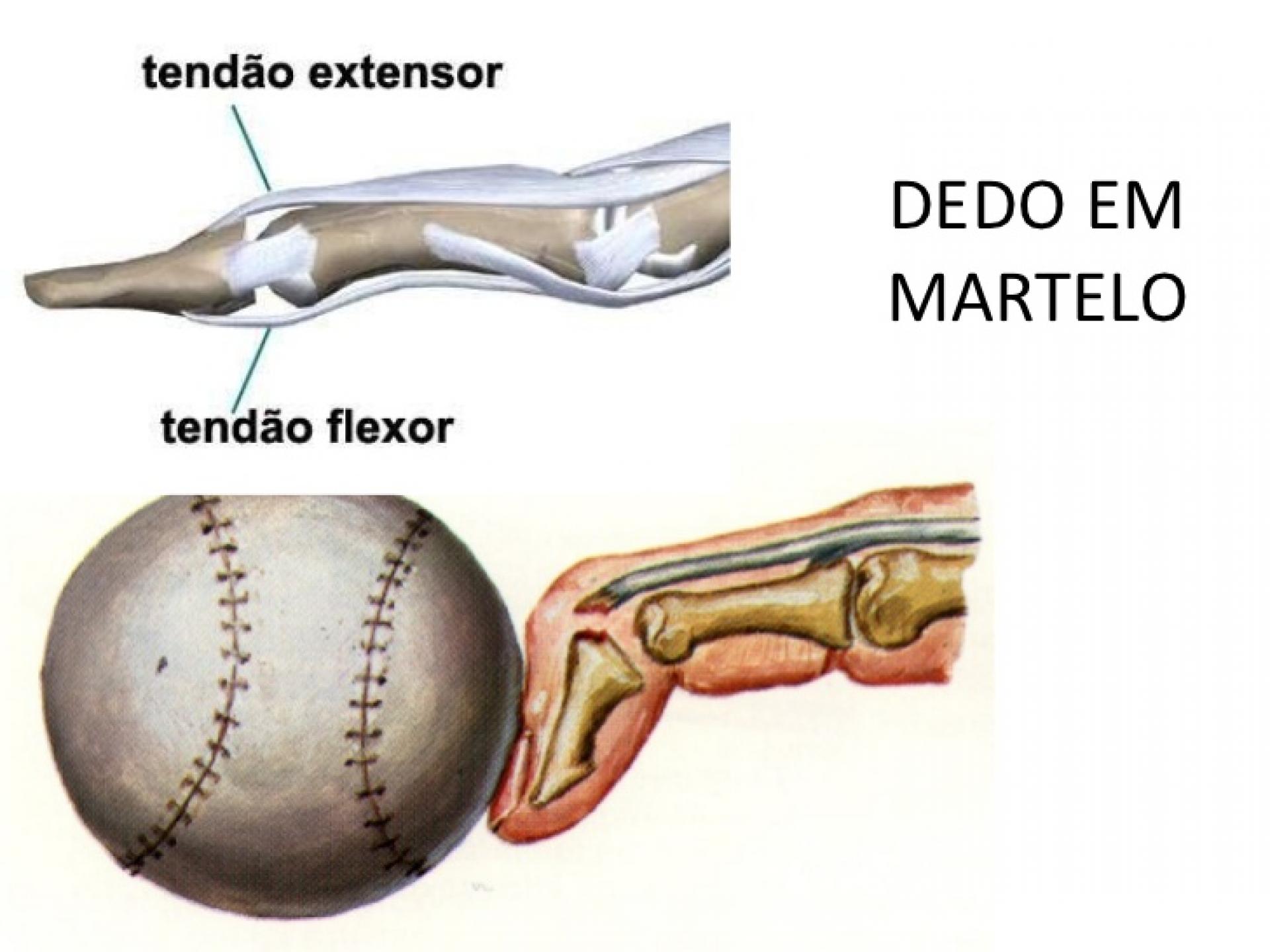
Dedo Em Martelo
É o resultado de um golpe forte na ponta do dedo, que leva a flexão exagerada causando ruptura do tendão extensor.
O tendão extensor, fica no dorso do dedo, ele é responsável pela extensão do dedo,quando lesado, resulta em deformidade da falange distal em flexão, ou seja , o dedo fica com a ponta caída para baixo, daí o nome, dedo em martelo.
Quando a lesão não é tão grave, o tendão parcialmente. rompido é reparado com a formação de fibroblasto local. Porém em casos mais graves, precisa ser tratado com imobilização ou cirurgicamente , pois pode levar a deformidade além da impossibilidade da função de extensão da falange distal do dedo. Quanto mais distal a lesão, maior será a queda da falange e mais complicado será se houver um componente ósseo, fratura, associado a lesão.
As causas mais comuns são: lesões esportivas, batidas, tombo sobre os dedos.
Tratamento pode ser conservador ou cirúrgico:
Pode ser conservador quando for: lesão recente ( menos de 15 dias), só lesão com queda 30º, fratura intra articular com acometimento de mais de 1/3 da superfície articular, fratura-descolamento epifisário.
Em caso de lesão do aparelho extensor procure um profissional capacitado.
Faça a reabilitação com um terapeuta de mão..
Fratura Do Rádio
O rádio é o maior dos dois ossos que formam o antebraço. Fraturas do rádio distal ocorrem quando a área do rádio próxima ao punho se quebra.
Na verdade, o rádio é o osso do membro superior fraturado com mais frequência.
As fraturas distais do rádio ocorrem quase sempre a cerca de 2,5 cm da extremidade do osso. Contudo, podem ocorrer de várias formas diferentes.
Uma das fraturas distais do rádio mais comuns é a fratura de Colles, em que o fragmento fraturado do rádio desvia-se para cima.
É importante classificar o tipo de fratura, porque algumas fraturas são mais difíceis de tratar que outras. As fraturas intra-articulares, as fraturas expostas, as fraturas cominutivas e as fraturas desviadas (quando os pedaços do osso quebrado se desalinham), por exemplo, são mais difíceis de tratar.
Causa
A causa mais comum da fratura distal do rádio é a queda sobre o braço estendido.
A osteoporose (doença que faz com que os ossos fiquem muito frágeis e mais fáceis de quebrar) pode fazer com que uma queda relativamente simples resulte em um punho fraturado.
O punho pode ser quebrado mesmo quando os ossos são saudáveis, se a força do trauma for grande o suficiente. Por exemplo, um acidente de carro ou a queda de uma bicicleta podem gerar força suficiente para quebrar o punho.
Sintomas
O punho quebrado normalmente causa dor imediata, dor à palpação, hematoma e inchaço. Em muitos casos, deformidade.
O médico solicitará radiografias do punho para confirmar o diagnóstico. A radiografia é a técnica de diagnóstico por imagem mais comum e acessível. Ela mostra se o osso está quebrado e se há deslocamento (um espaço entre os ossos quebrados). Ela também pode mostrar em quantos pedaços o osso está quebrado.
Tratamento
O tratamento de ossos quebrados segue uma regra básica: os pedaços da fratura devem ser recolocados em seus lugares e mantidos no local correto até que tenham cicatrizado.
Há várias opções de tratamento para uma fratura distal do rádio. A escolha depende de muitos fatores, como a natureza da fratura, a idade e o nível de atividade, além das preferências pessoais do cirurgião.
Tratamento não cirúrgico
Se o osso quebrado estiver em uma boa posição, é possível usar gesso até que o osso consolide.
Se a posição (alinhamento) do osso não for a correta e houver chance de isso limitar o uso do braço no futuro, pode ser necessário realinhar os fragmentos do osso quebrado. "Redução" é o termo técnico para esse processo em que o médico coloca os pedaços quebrados no lugar.
O gesso é retirado cerca de 6 semanas depois da ocorrência da fratura. Nesse momento, normalmente é iniciada a fisioterapia, para ajudar a melhorar os movimentos e as funções do punho lesionado.
Tratamento cirúrgico
Às vezes o osso está tão fora do lugar que não pode ser corrigido ou mantido na posição correta com o uso de gesso. Essa situação tem o potencial de interferir no uso do braço no futuro. Nesse caso, pode ser necessário fazer cirurgia.
Recuperação
Como os tipos de fratura distal do rádio são muito variados, e as opções de tratamento são muito amplas, a recuperação é diferente para cada indivíduo.
Reabilitação e retorno às atividades
A maioria das pessoas retorna às atividades anteriores depois da fratura distal do rádio. A natureza da lesão, o tipo de tratamento recebido e a resposta do corpo ao tratamento têm, todos, impacto, portanto a resposta de cada indivíduo é diferente.
Quase todos os pacientes terão alguma rigidez no punho. Normalmente, ela diminuirá no primeiro ou no segundo mês após a retirada do gesso, ou depois da cirurgia, e continuará a melhorar por pelo menos 2 anos. Será iniciada fisioterapia em alguns dias ou semanas depois da cirurgia, ou logo após o último gesso ser retirado.
A maioria dos pacientes será capaz de retomar as atividades leves, como nadar ou exercitar os membros inferiores na academia, em até 1 ou 2 meses depois da retirada do gesso, ou em até 1 ou 2 meses depois da cirurgia. Atividades vigorosas, como esquiar ou jogar futebol, podem ser retomadas entre 3 e 6 meses depois da lesão.
Resultados no longo prazo
Estima-se que a recuperação deva levar pelo menos um ano.
Dr Daniel Contri de Jesus
Cirurgião de Mão
Contato: Ápice - 3229-0202
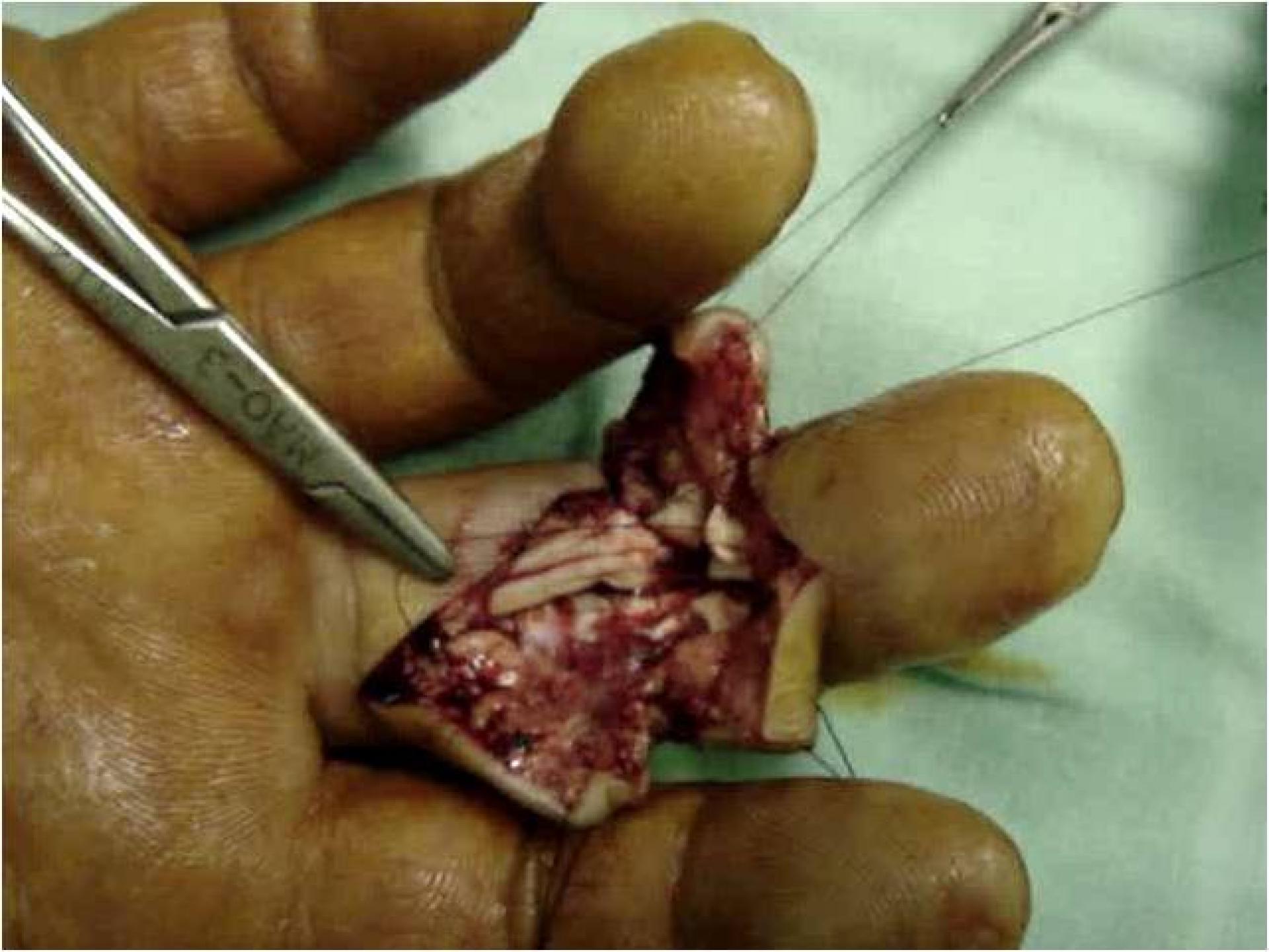
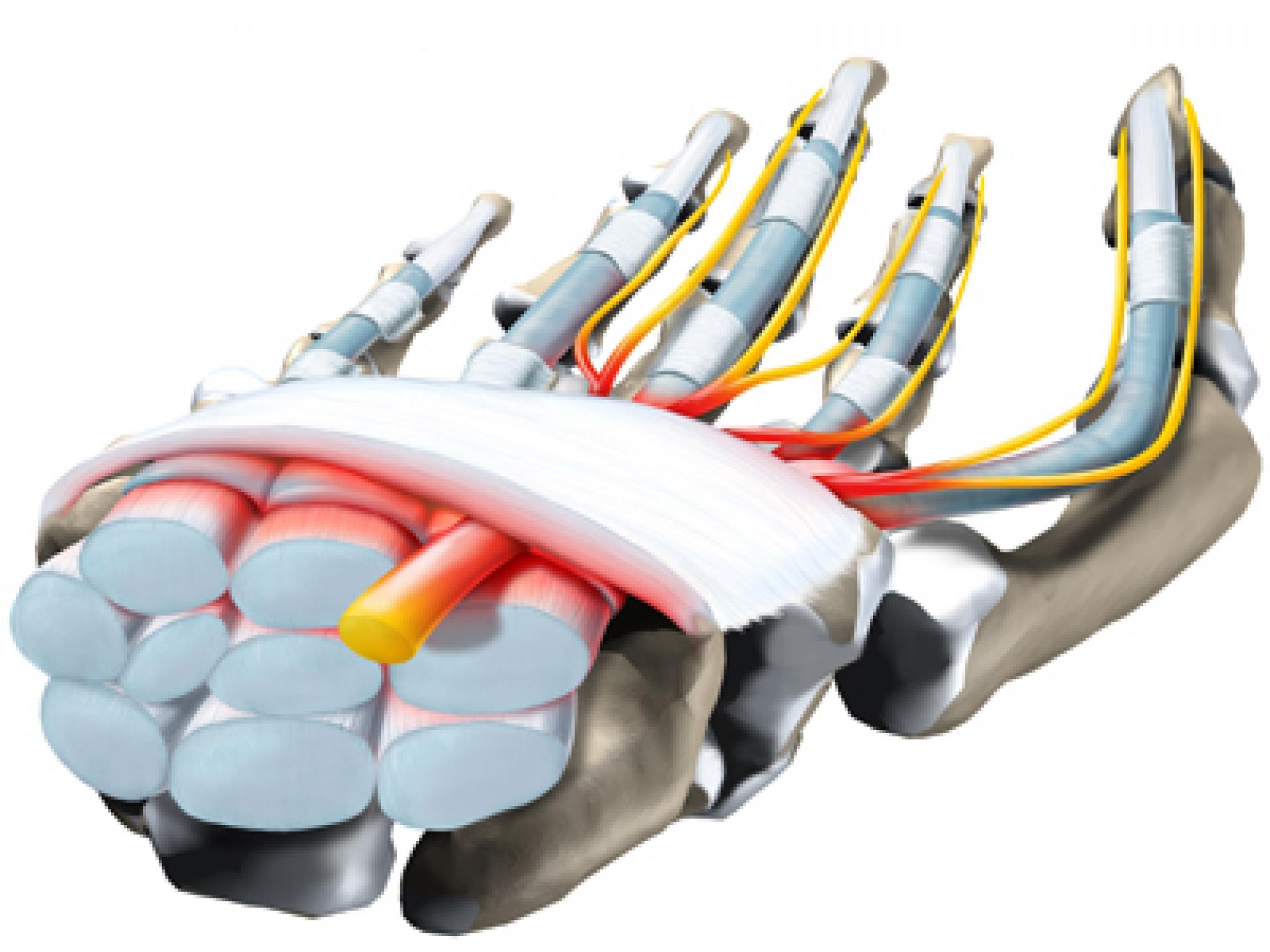
Lesão dos Tendões Flexores
MÚSCULOS FLEXORES DOS DEDOS
São dois músculos que permitem o movimento de flexão de cada dedo das mãos: músculo flexor superficial dos dedos, flexor profundo dos dedos, totalizando oito flexores dos dedos e apenas um do polegar. São chamados de músculos extrínsecos porque eles se originam fora da mão, mas sua inserção se dá na base da falange média e da falange distal. O flexor superficial dobra o dedo no meio e flexor profundo dobra a ponta do dedo.
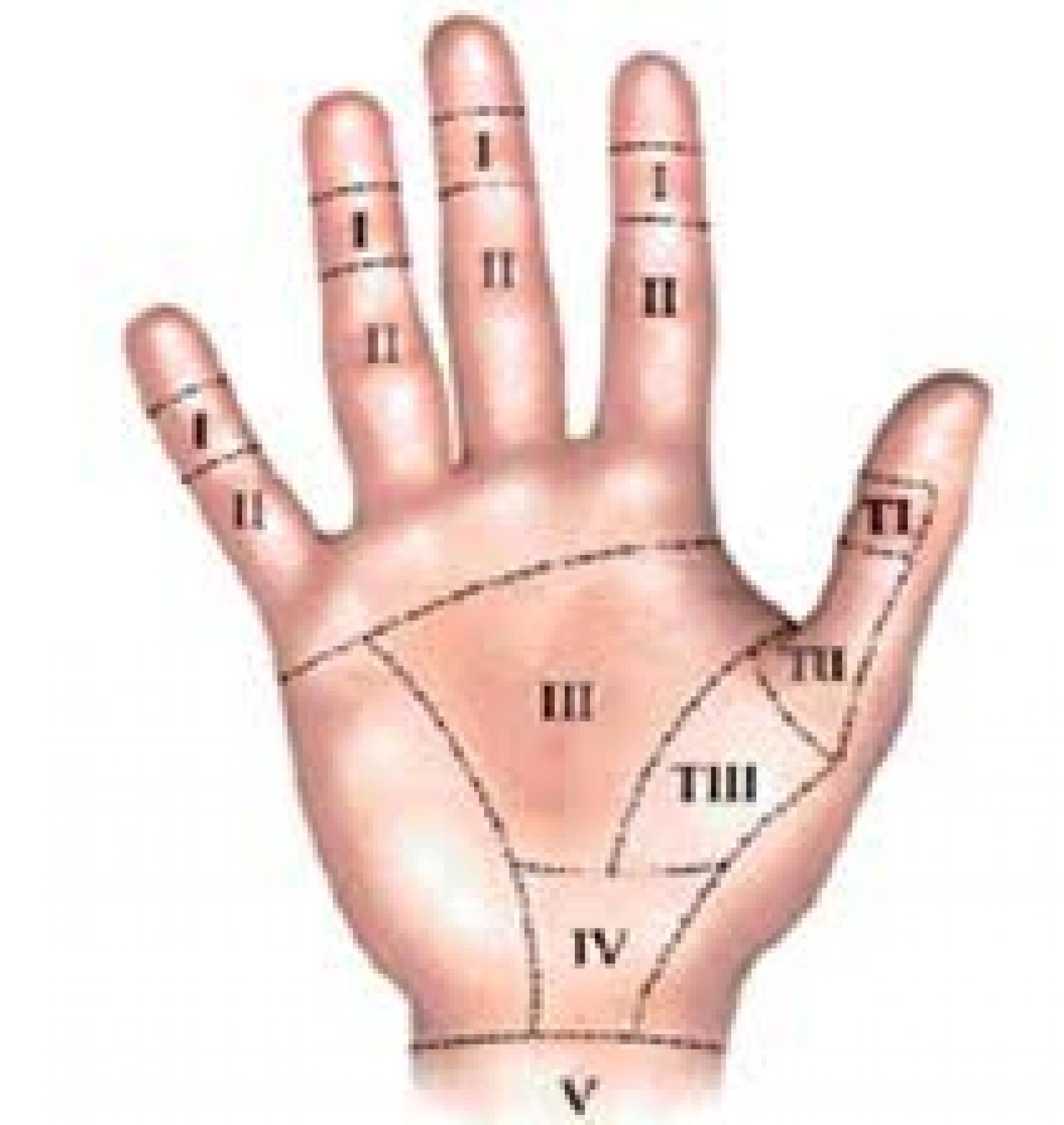
Zonas anátomo-cirúrgicas dos tendões flexores dos dedos
Devido às características anatômicas dos tendões flexores dos dedos, a Federação Internacional de Sociedades de Cirurgia da Mão adotou uma classificação, hoje usada em todo o mundo, em que divide os tendões em cinco zonas . Cada um delas tem características diferentes e o seu conhecimento facilita a abordagem cirúrgica assim como suas diferenças anatômicas são responsáveis pelo prognóstico cirúrgico. Nas zonas 3 e 5, os resultados são melhores, porque os tendões estão envoltos pelo paratendão, que é um tecido areolar frouxo bastante vascularizado que facilita o deslizamento tendinoso. Os resultados são piores nas zonas 2 e 4, ou seja, no canal digital e na área do túnel do carpo. Nestes locais, os tendões passam por compartimentos apertados que dificultam o deslizamento entre os tendões, e entre estes e os tecidos vizinhos. Os resultados das lesões na zona 1 costumam ser melhores que na zona 2, mesmo porque naquela apenas o flexor profundo está lesado.
As lesões mais freqüentes dos tendões flexores são causadas por ferimentos abertos e 50% ocorrem na zona II. Avulsões do tendão flexor profundo geralmente (75%) envolvem o dedo anular (inserção mais frágil). Os testes clínicos evidenciam as lesões
Não existe tratamento não cirúrgico para as lesões tendinosas, as quais devem ser reparadas cirurgicamente até a segunda semana após a lesão.
TRATAMENTO CIRÚRGICO: tem melhor resultado quando realizado no prazo de até 02 semanas
Reparo Primário Até 24 hs
Reparo Primário Retardado Até 2 semanas
Reparo Secundário Precoce 2 a 5 semanas
Reparo Secundário Tardio Após 5 semanas
As complicações mais comuns são as aderências tendinosas e as rupturas da sutura. As tenólises, que são cirurgias para liberar as aderências que surgem entre os tendões e podem dificultar sua excursão, devem ser realizadas entre o terceiro e o sexto mês da reconstrução.
Lesões crônicas dos tendões flexores
Enxertos tendinosos podem ser necessários nas reconstruções das lesões complexas da mão, porém critérios consagrados devem ser seguidos, se for necessário o uso de implantes (espaçador de silicone) são bem indicados nos casos em que não exista um leito adequado ou ausência de um túnel ósteo-fibroso.
Para que as cirurgias dos tendões tenham melhor resultado é necessário que o tratamento pós cirúrgico seja feito por um terapeuta especializado. Assim como as cirurgias de mãos devem ser feitas por um cirurgião de mão habilitado, a recuperação e tratamento deve ser realizada por um terapeuta de mão. Procure sempre um terapeuta de mão para reabilitação da mão.
Texto elaborado por Dr Edie Benedito Caetano
Cirurgião de Mão
Contato: Clínica N.Sra do Carmo - (15) 3231-3234
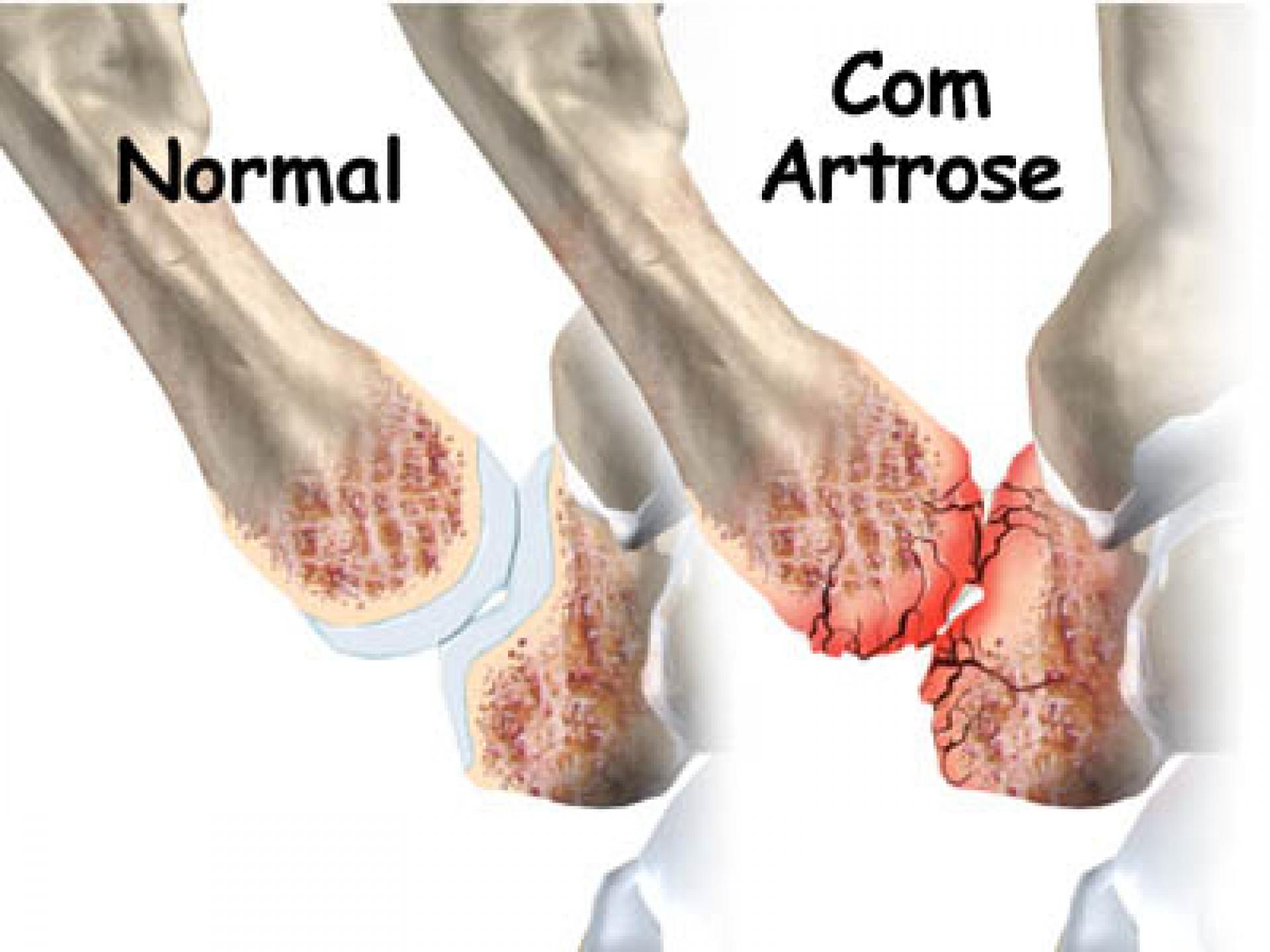
Rizartrose
Rizartrose é o termo dado à artrose (ou osteoartrose) que atinge a articulação da base do polegar. Esta articulação, denominada de articulação trapézio-metacarpiana, é formada pelo osso trapézio e pela base do primeiro metacarpiano.
Na osteoartrose, verifica-se o desgaste progressivo da cartilagem articular com exposição do osso subjacente, sendo fonte de dor, deformidade e limitação da mobilidade do polegar e é bem dolorosa, podendo levar a perda da função do polegar e também da mão.
Dentre os fatores que podem levar a este tpo de lesão, podemos destacar os fatores genéticos e de formação que permitem a hipermobilidade do polegar, frequentemente encontrada em mulheres, em especial, posterior a quarta década de vida; uso excessivo do polegar e maneira inadequada; pós traumas na região do polegar. Muito comum encontrar lesões bilaterais.
Os sintomas mais comuns são dor na base do polegar, dificuldade para realizar a função de pinça e déficit de força manual na mão afetada.
O diagnóstico médico é realizado através de exames físicos e de Rx, que vai mostrar a gravidade da lesão.
O tratamento medico da Rizartrose, vai variar de acordo com a grau da lesão. Vai variar da indicação de anti-inflamatórios, imobilização, infiltração de corticoides e cirurgia.
Na Reabilitação, utilizam-se as órteses de posicionamento, que estabilizam a articulação, reduzindo assim o quadro doloroso, permitindo a função da mão, assim como mudanças na execução de tarefas que venham a desencadear o processo.
No pós-operatório aplica-se uma imobilização gessada ou órtese, durante cerca de 3 semanas, após a qual o doente inicia a mobilização progressiva do polegar, com o apoio de um programa de reabilitação, como liberação cicatricial, aumento da mobilidade para readquirir força e firmeza do polegar e da mão.
FONTES:
CARREIRA, A. C. G., Avaliacão da efetividade de uma ortese funcional para rizartrose grau II e III na mao dominante. Universidade Federal de São Paulo (UNIFESP), São Paulo: 2008. 82 p.: http://repositorio.unifesp.br/handle/11600/24395
CAMANHO, G, L., IMAMURA, M., NIELSEN, L., A., Gênese da Dor na Artrose. Rev Bras Ortop. 2011;46(1):14-7 http://www.scielo.br/pdf/rbort/v46n1/a02v46n1
OLIVEIRA, F. K., Rizartrose. Disponível em: http://www.ricardokaempf.com.br/services/rizartrose/
MARQUES, J. A., Artrose da Base do Polegar. Disponível em: http://clinicadamao.pt/index.php/informacao-ao-doente/19-faq/105-artrose-da-mao-punho
PINTO, R. V. B., Rizartrose. Disponível em: http://www.cirurgiadamao.med.br/rizartrose.html
IVENS PEREIRA – TERAPEUTA OCUPACIONAL
CREFITO 2 – 5962 TO
Responsável pelo serviço de TO do H. E. Adão P. Nunes – SESDEC/RJ.
Membro do Programa SOS Reimplante/HEAPN/RJ.
Mestre em Neurologia/UNIRIO
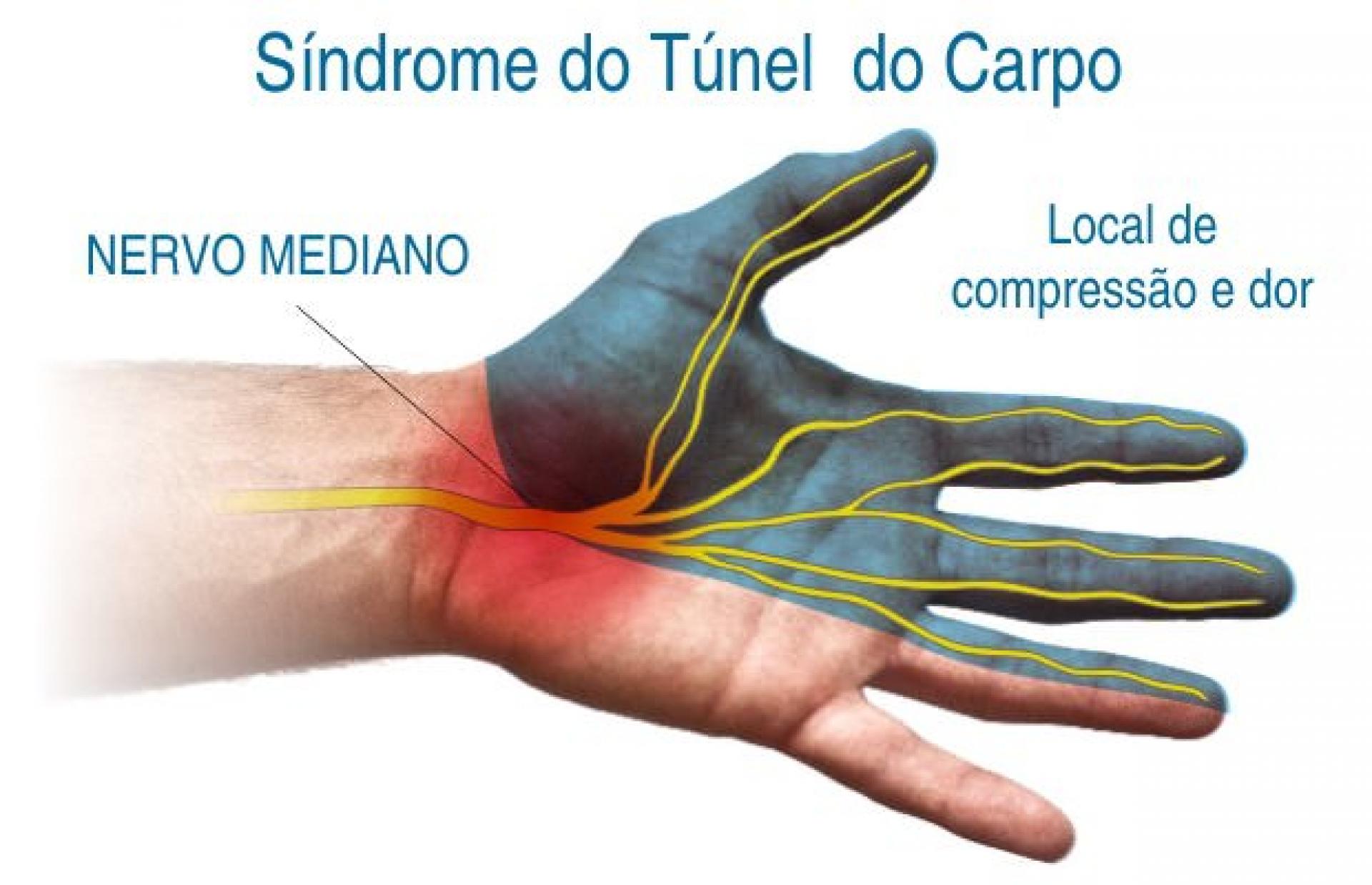
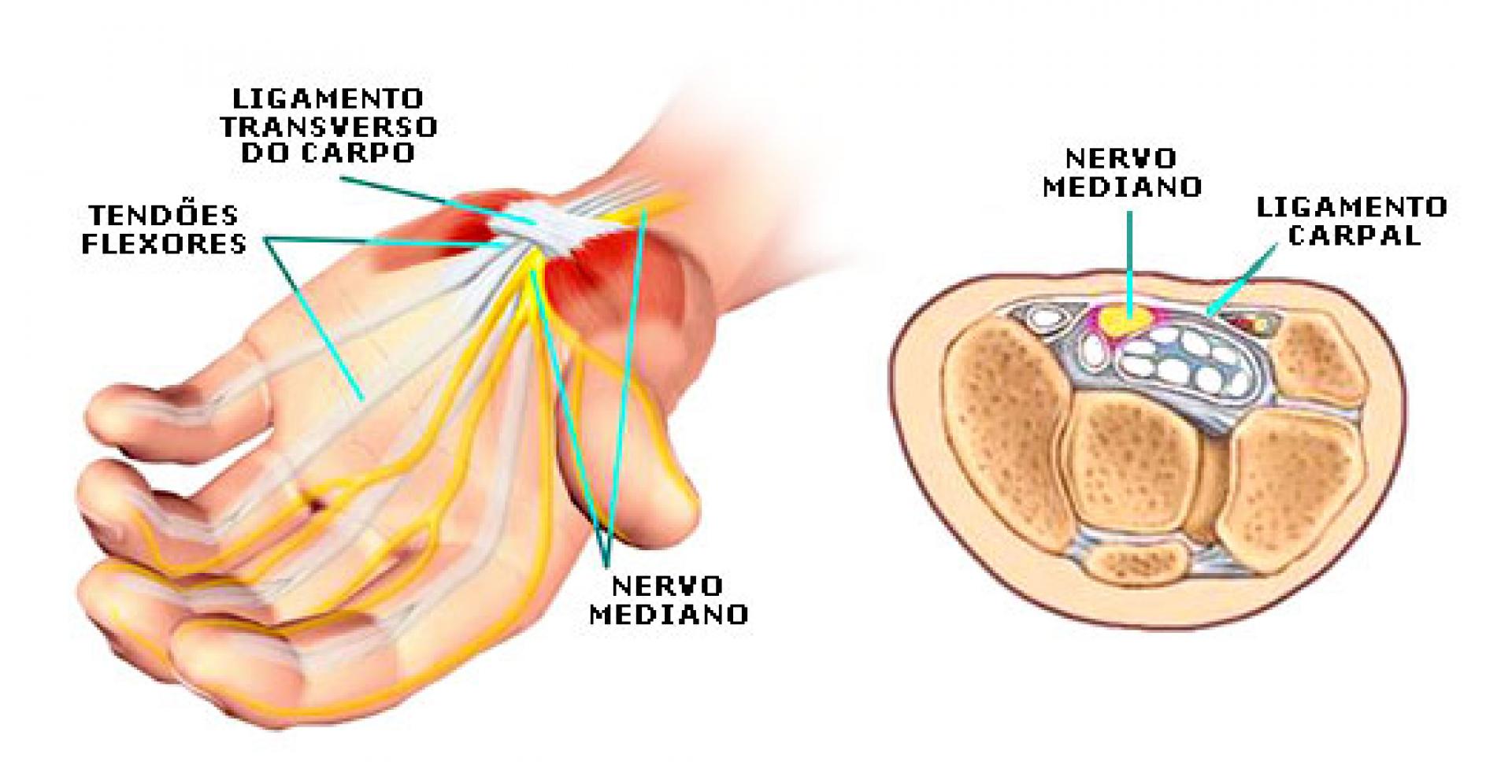
Síndrome Do Túnel Do Carpo
A mão é de extrema importância na maioria dos desempenhos pessoais, econômicos e de lazer. Para o ser humano a mão mostra-se indispensável na realização de qualquer atividade e as estatísticas mostram que o trauma é a maior causa de incapacidade funcional.
De acordo com a anatomia humana, a mão é identificada como um componente essencial pois sua função é incapaz de ser reproduzida com a mesma perfeição por outra estrutura do corpo. As atividades comuns da vida diária como vestir, lavar e comer dependem da habilidade manual que vai desde movimentos grosseiros como preensão de objetos grandes até movimentos finos e complexos, como tocar instrumentos (LECH, 1990). A preensão e a sensibilidade são as duas principais funções da mão humana.
As funções de coordenação dependem de um mecanismo sensorial periférico intacto de modo a conduzir e controlar essa atividade motora.
A Síndrome do Túnel do Carpo (STC) deve-se a um processo patológico de compressão do nervo mediano mais comum na prática clínica sendo frequentemente bilateral. Há alguns anos, as lesões por esforços repetitivos eram responsáveis por 18% de todas as doenças ocupacionais. Esse número vem aumentando, chegando em 1991 a 48%.
A STC tem um quadro clínico característico de dor e parestesias, podendo progredir para a perda variável de sensibilidade e até fraqueza da mão afetada geralmente associada a movimentos manuais inadequados ou repetitivos.
Além de determinadas atividades laborais, muitas outras causas têm sido comumente encontradas nos indivíduos com esta síndrome: obesidade, gravidez, fraturas, traumas agudos, lesões expansivas entre outras (MERCK SHARP; DOHNE,